Pytanie o to, jak wygląda korzeń kurzajki, często pojawia się w kontekście ludowych metod leczenia brodawek wirusowych. W potocznym rozumieniu korzeń kurzajki jest czymś, co tkwi głęboko w skórze, stanowiąc źródło problemu i utrudniając całkowite usunięcie zmiany. Chociaż medycyna nie używa terminu „korzeń kurzajki” w odniesieniu do brodawek wirusowych, warto zrozumieć, skąd wzięło się to określenie i co tak naprawdę oznacza w kontekście budowy i rozwoju kurzajki. Zrozumienie tego pomoże nam rozwiać wątpliwości i spojrzeć na problem z naukowego punktu widzenia, odróżniając mity od faktów.
Kurzajka, znana również jako brodawka zwykła, jest zmianą skórną wywołaną przez wirusa brodawczaka ludzkiego (HPV). Wirus ten atakuje komórki naskórka, powodując ich nadmierne namnażanie i tworząc charakterystyczny, nierówny twór. Sama kurzajka, czyli widoczna część, to hipertrofia naskórka. Kiedy mówimy o „korzeniu”, często mamy na myśli tę część zmiany, która jest położona najgłębiej w skórze, a której usunięcie może być kluczowe dla zapobieżenia nawrotom.
W rzeczywistości, kurzajka nie posiada korzenia w sensie biologicznym, tak jak na przykład roślina. To, co potocznie nazywamy korzeniem, jest w istocie częścią samego wirusa i zainfekowanych komórek, które wnikają w głąb skóry właściwej. Im głębiej wirus penetruje tkanki, tym trudniejsze może być całkowite zwalczenie infekcji. Dlatego tak ważne jest, aby terapia była kompleksowa i docierała do wszystkich zainfekowanych komórek.
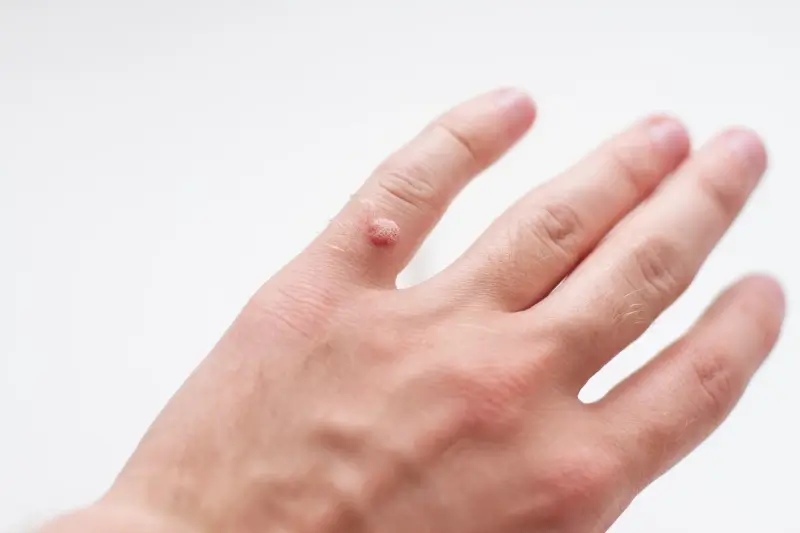
Anatomia kurzajki widocznej na powierzchni skóry pacjenta
Kurzajka na powierzchni skóry to zazwyczaj szorstki, uniesiony twór o nieregularnej powierzchni, często przypominający kalafior. Jej wielkość może być różna, od kilku milimetrów do nawet centymetra średnicy. Kolor brodawki zwykle jest zbliżony do koloru otaczającej skóry, choć może przybierać odcienie szarości lub brązu. Charakterystyczne dla kurzajek są również drobne, czarne punkciki widoczne na jej powierzchni. Są to zakrzepłe naczynia krwionośne, które odgrywają rolę w odżywianiu rozrastającej się tkanki.
Mikroskopowo, kurzajka jest wynikiem przerośniętej warstwy rogowej naskórka, która przybiera ziarnistą strukturę. W warstwie kolczystej i podstawnej naskórka znajdują się zainfekowane wirusem komórki, które dzielą się w sposób niekontrolowany. To właśnie te komórki tworzą widoczną zmianę. W zależności od lokalizacji i typu HPV, kurzajki mogą mieć różny wygląd. Na przykład brodawki na stopach (odciski) mogą rosnąć do wewnątrz pod wpływem nacisku, sprawiając wrażenie głębokiego wnikania.
Warto podkreślić, że wszelkie próby samodzielnego „wyrywania” czy „wycinania” kurzajek, zwłaszcza tych, które wydają się głęboko tkwić, są niebezpieczne. Mogą prowadzić do krwawienia, infekcji bakteryjnych, bólu, a nawet powstania blizn. Co więcej, takie działania mogą spowodować rozsiew wirusa na inne partie ciała, prowadząc do pojawienia się nowych brodawek.
Jak głęboko wchodzi w ludzką skórę niewidoczna część kurzajki
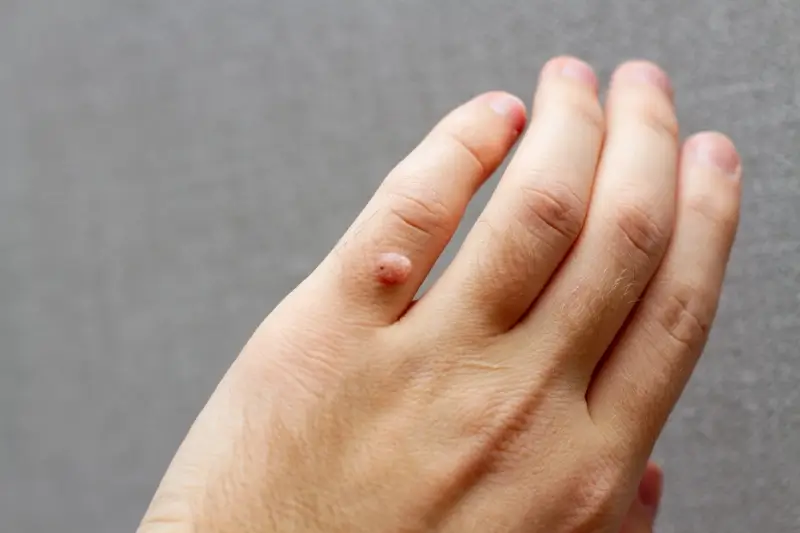
Szczególnie na stopach, gdzie skóra jest grubsza i bardziej narażona na nacisk, kurzajki mogą przybierać formę tzw. mozaikową lub wrastać do wewnątrz. W takich przypadkach, to co widzimy na powierzchni, jest tylko wierzchołkiem góry lodowej. Niewidoczna część, czyli zainfekowane komórki, wnikają w głąb, tworząc rozgałęzioną strukturę, która może być trudniejsza do całkowitego usunięcia. To właśnie te głęboko położone zainfekowane komórki są często określane potocznie jako „korzeń kurzajki”.
Kluczowe dla skutecznego leczenia jest dotarcie do wszystkich zainfekowanych komórek, niezależnie od tego, jak głęboko się znajdują. Metody terapeutyczne, takie jak krioterapię, elektrokoagulacja czy stosowanie preparatów keratolitycznych, mają na celu zniszczenie zainfekowanej tkanki. W przypadkach opornych, lekarz może zalecić bardziej zaawansowane metody, takie jak laseroterapia lub wstrzykiwanie substancji leczniczych bezpośrednio w zmianę.
Po czym poznać, że kurzajka została usunięta z głębi skóry
Prawidłowe stwierdzenie, że kurzajka została całkowicie usunięta, jest kluczowe dla zapobiegania jej nawrotom. W medycynie nie używamy terminu „korzeń”, ale dążymy do całkowitego zniszczenia zainfekowanych komórek wirusowych, które mogą znajdować się w różnych warstwach skóry. Po skutecznym leczeniu, miejsce po kurzajce powinno zacząć się goić. Widoczna zmiana skórna zniknie, a skóra w tym miejscu powinna powrócić do normy. Ważne jest, aby obserwować to miejsce przez pewien czas po zakończeniu terapii.
Oznaki całkowitego usunięcia kurzajki obejmują:
- Zanik widocznej zmiany skórnej – skóra w miejscu dawnej kurzajki staje się gładka i wyrównana z otoczeniem.
- Brak bólu lub dyskomfortu – wyleczone miejsce nie powinno boleć ani sprawiać nieprzyjemnych odczuć.
- Brak czarnych punkcików – charakterystyczne dla kurzajek zakrzepłe naczynia krwionośne znikają wraz z zainfekowaną tkanką.
- Prawidłowe gojenie się skóry – jeśli doszło do uszkodzenia skóry podczas zabiegu, powinno ono prawidłowo się zagoić, bez oznak infekcji czy nadmiernego bliznowacenia.
Nawrót kurzajki objawia się zazwyczaj ponownym pojawieniem się niewielkiej grudki lub brodawki w tym samym miejscu. Może to świadczyć o tym, że nie wszystkie zainfekowane komórki zostały usunięte podczas poprzedniej terapii. Dlatego też, po zakończeniu leczenia, zaleca się obserwację miejsca po kurzajce i w razie wątpliwości skonsultowanie się z lekarzem dermatologiem. Powrót do zdrowej skóry bez żadnych śladów po zmianie jest najlepszym dowodem na skuteczność przeprowadzonej terapii.
Związek między wirusem HPV a głębokim osadzeniem się kurzajki
Wirus HPV, który jest przyczyną powstawania kurzajek, ma zdolność do infekowania komórek naskórka. Sposób, w jaki wirus wnika w skórę i jak głęboko się „osadza”, zależy od wielu czynników. Po pierwsze, rodzaj szczepu wirusa HPV odgrywa znaczącą rolę. Niektóre szczepy są bardziej agresywne i mają większą tendencję do penetrowania głębszych warstw skóry. Po drugie, stan bariery skórnej ma ogromne znaczenie. Uszkodzona, podrażniona skóra, z otarciami czy mikrourazami, stanowi łatwiejszą drogę wejścia dla wirusa.
Często mówi się o „korzeniu” kurzajki, mając na myśli te zainfekowane komórki, które wniknęły najgłębiej. Nie jest to jednak pojedyncza, anatomiczna struktura. Są to raczej rozproszone po tkankach komórki, które pod wpływem infekcji zaczynają się intensywnie namnażać. W przypadku brodawek na stopach, nacisk i tarcie mogą powodować, że wirus wnika głębiej w skórę, tworząc bardziej oporne na leczenie zmiany. To właśnie te głęboko położone komórki są trudniejsze do zwalczenia za pomocą standardowych metod.
System odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U osób z silnym układem odpornościowym, organizm może samodzielnie zwalczyć wirusa, prowadząc do samoistnego zaniku kurzajek. U osób z osłabioną odpornością, infekcja może utrzymywać się dłużej i być trudniejsza do opanowania. Dlatego też, obok terapii miejscowych, lekarze często zalecają wsparcie układu odpornościowego.
Jakie metody leczenia kurzajek docierają do głębokich struktur
Skuteczne leczenie kurzajek, zwłaszcza tych, które wydają się „głęboko osadzone”, wymaga metod docierających do wszystkich zainfekowanych komórek, a nie tylko do widocznej powierzchni zmiany. Medycyna oferuje szereg opcji terapeutycznych, które różnią się skutecznością i inwazyjnością. Wybór odpowiedniej metody zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnych cech pacjenta.
Do metod, które zazwyczaj skutecznie docierają do głębszych struktur zainfekowanej tkanki, należą:
- Krioterapia – polega na zamrażaniu brodawki ciekłym azotem. Niska temperatura niszczy zainfekowane komórki, w tym te znajdujące się głębiej. Zabieg może wymagać kilku powtórzeń.
- Laseroterapia – wykorzystuje skoncentrowaną wiązkę światła do niszczenia zainfekowanej tkanki. Laser może precyzyjnie dotrzeć do głębszych warstw skóry.
- Elektrokoagulacja – polega na wypalaniu brodawki za pomocą prądu elektrycznego. Metoda ta jest skuteczna, ale może prowadzić do powstania blizn.
- Chirurgiczne wycięcie – w przypadkach trudnych do leczenia, lekarz może zdecydować o chirurgicznym usunięciu brodawki wraz z częścią otaczającej tkanki.
- Terapie farmakologiczne – niektóre preparaty, takie jak te zawierające kwas salicylowy lub mocznik, stosowane długotrwale, mogą pomóc w złuszczaniu zainfekowanej tkanki i stopniowym usuwaniu brodawki. W leczeniu opornych przypadków stosuje się również leki przeciwwirusowe lub immunomodulujące podawane miejscowo lub ogólnie.
Ważne jest, aby decyzję o wyborze metody leczenia podejmować w konsultacji z lekarzem dermatologiem. Samodzielne próby leczenia, zwłaszcza metodami domowymi, mogą być nieskuteczne i prowadzić do powikłań. Profesjonalne podejście gwarantuje bezpieczeństwo i zwiększa szanse na całkowite pozbycie się problemu.
Jakie działania profilaktyczne zapobiegają nawrotom kurzajek
Zapobieganie nawrotom kurzajek jest równie ważne, jak ich skuteczne leczenie. Chociaż nie zawsze można całkowicie wyeliminować ryzyko ponownego zakażenia wirusem HPV, istnieją pewne środki, które mogą znacząco zmniejszyć prawdopodobieństwo powrotu brodawek. Kluczem jest wzmocnienie ogólnej odporności organizmu oraz unikanie sytuacji sprzyjających zakażeniu.
Wśród skutecznych działań profilaktycznych, które pomagają zapobiegać nawrotom kurzajek, wymienić można:
- Wzmocnienie układu odpornościowego – zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna oraz odpowiednia ilość snu to fundament silnego systemu immunologicznego, który lepiej radzi sobie z wirusami.
- Unikanie uszkodzeń skóry – staraj się chronić skórę przed skaleczeniami, otarciami i podrażnieniami, zwłaszcza w miejscach, gdzie łatwo o kontakt z wirusem, takich jak baseny czy siłownie.
- Higiena osobista – regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami, jest podstawowym środkiem zapobiegawczym.
- Ochrona stóp – w miejscach publicznych, takich jak baseny, sauny czy przebieralnie, zawsze noś klapki. Wilgotne i ciepłe środowisko sprzyja rozwojowi wirusa.
- Nie dziel się osobistymi przedmiotami – unikaj dzielenia się ręcznikami, golarkami czy innymi przedmiotami osobistymi, które mogą być źródłem zakażenia.
- Terapia uzupełniająca – w niektórych przypadkach lekarz może zalecić stosowanie preparatów wspomagających regenerację skóry lub o działaniu przeciwwirusowym, nawet po całkowitym wyleczeniu zmian.
Regularne oglądanie swojej skóry, zwłaszcza dłoni i stóp, pozwala na wczesne wykrycie ewentualnych nowych zmian. Szybka reakcja i konsultacja z lekarzem mogą zapobiec rozwojowi brodawek i ich rozprzestrzenianiu się. Pamiętaj, że profilaktyka jest zawsze lepsza niż leczenie, a świadomość zagrożeń i stosowanie się do zaleceń może znacząco poprawić jakość życia.
„`