Kurzajki, zwane potocznie brodawkami, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność często budzi niepokój i pytania o pochodzenie. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa. Konkretnie, za ich powstawanie odpowiadają wirusy brodawczaka ludzkiego, znane jako HPV (Human Papillomavirus).
Istnieje ponad sto typów wirusów HPV, a każdy z nich ma tendencję do infekowania określonych obszarów ciała i wywoływania specyficznych rodzajów brodawek. Niektóre typy wirusa HPV mogą prowadzić do powstania kurzajek na dłoniach i stopach, inne preferują okolice narządów płciowych (gdzie powodują tzw. kłykciny kończyste, które nie są przedmiotem tego artykułu), a jeszcze inne mogą pojawić się na twarzy czy szyi.
Wirusy HPV są bardzo rozpowszechnione w środowisku. Mogą przetrwać na różnych powierzchniach, takich jak podłogi w miejscach publicznych (szczególnie wilgotnych, jak baseny czy siłownie), ręczniki, czy nawet na skórze innych osób. Zakażenie następuje zazwyczaj przez bezpośredni kontakt skóra do skóry z osobą zakażoną lub przez kontakt z zakażonymi przedmiotami. Uszkodzona skóra, nawet niewielkie skaleczenie, zadrapanie czy otarcie, stanowi otwartą bramę dla wirusa.
Okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się widocznych kurzajek, może być różny. Zwykle trwa od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. To sprawia, że często trudno jest jednoznacznie powiązać pojawienie się brodawki z konkretnym miejscem czy sytuacją, w której mogło dojść do zakażenia.
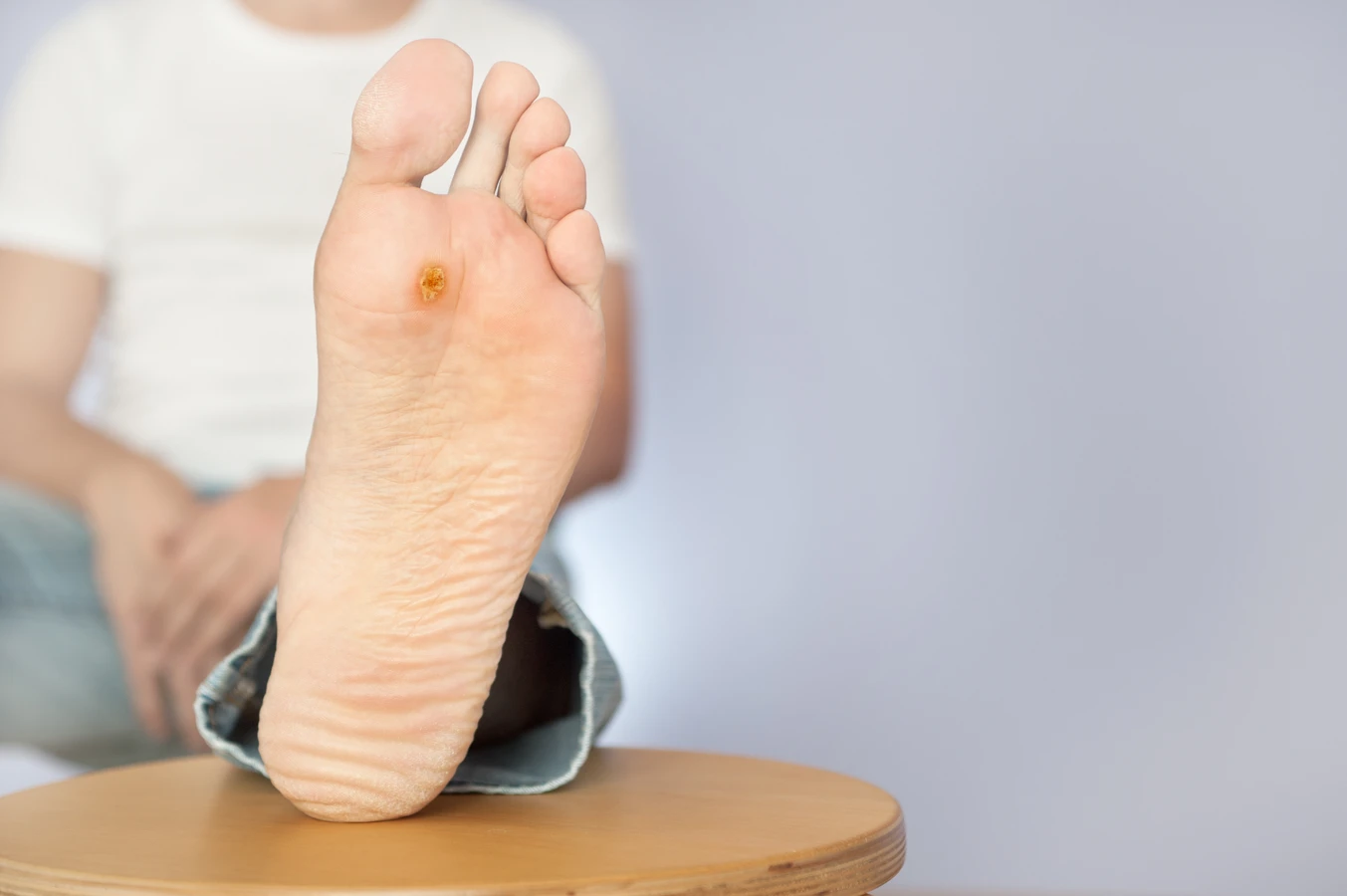
Rozpoznanie kurzajek zazwyczaj nie jest trudne, choć mogą być mylone z innymi zmianami skórnymi. Najczęściej przybierają postać twardych, szorstkich grudek, które mogą być cieliste, białawe, różowe, a czasem nawet szare lub brązowe. Ich powierzchnia bywa nierówna, przypominająca kalafior. Mogą występować pojedynczo lub w skupiskach, tworząc tzw. brodawki mozaikowe. Lokalizacja jest bardzo zróżnicowana – najczęściej pojawiają się na dłoniach (tzw. brodawki dłoniowe), palcach, pod paznokciami, a także na stopach (brodawki podeszwowe), gdzie mogą być bolesne podczas chodzenia.
Niektóre kurzajki mogą być płaskie, gładkie i nieco wypukłe, szczególnie te pojawiające się na twarzy czy grzbietach dłoni. Mogą mieć kolor podobny do otaczającej skóry lub być lekko ciemniejsze. Czasami, zwłaszcza te na podeszwach stóp, mogą być pokryte zrogowaciałą warstwą naskórka, pod którą mogą być widoczne drobne, czarne punkciki. Te punkciki to zatkane naczynia krwionośne, które są charakterystycznym objawem brodawki wirusowej.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Jak już wspomniano, główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego (HPV). Jednakże, nie każdy kontakt z wirusem kończy się pojawieniem się brodawki. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U większości osób zdrowych układ immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany skórne.
Dlatego też, czynniki osłabiające układ odpornościowy znacząco zwiększają ryzyko rozwoju kurzajek. Należą do nich między innymi: przewlekły stres, niedobory żywieniowe, choroby przewlekłe (takie jak cukrzyca czy HIV), przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów) oraz ogólne osłabienie organizmu, na przykład w okresie rekonwalescencji po chorobie.
Wilgotne i ciepłe środowiska sprzyjają zarówno przetrwaniu, jak i namnażaniu się wirusów HPV. Miejsca takie jak baseny, sauny, siłownie, szatnie, a także ogólnodostępne prysznice są potencjalnymi ogniskami zakażenia. Chodzenie boso w tych miejscach zwiększa ryzyko kontaktu skóry stóp z wirusem, prowadząc do powstania brodawek podeszwowych.
Uszkodzenia skóry są kolejnym istotnym czynnikiem ryzyka. Nawet drobne skaleczenia, zadrapania, pęknięcia naskórka czy otarcia ułatwiają wirusom HPV wniknięcie do organizmu. Dlatego osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, pracownicy fizyczni), osoby zmagające się z suchą i pękającą skórą, czy też osoby, które często obgryzają paznokcie lub skórki wokół nich, są bardziej narażone na zakażenie.
Dzieci i młodzież są grupą szczególnie podatną na zakażenia wirusem HPV i rozwój kurzajek. Wynika to z kilku powodów. Po pierwsze, ich układ odpornościowy często nie jest jeszcze w pełni rozwinięty i może mieć trudności z efektywnym zwalczaniem wirusa. Po drugie, dzieci są bardziej skłonne do kontaktu fizycznego, często bawią się w miejscach publicznych, gdzie ryzyko zakażenia jest wyższe, a także mają tendencję do drapania i dotykania zmian skórnych, co może prowadzić do rozsiewu wirusa na inne części ciała.
Również pewne nawyki mogą sprzyjać powstawaniu kurzajek. Obgryzanie paznokci i skórek (onychofagia) nie tylko prowadzi do uszkodzeń skóry, ale także przenosi wirusy z potencjalnie zakażonych powierzchni (np. dłoni) do obszaru pod paznokciami i wokół nich, co może skutkować powstawaniem trudnych w leczeniu brodawek okołopaznokciowych.
Warto zaznaczyć, że kurzajki są zaraźliwe. Oznacza to, że osoba z kurzajkami może przenieść wirusa na inne części swojego ciała (autoinokulacja) lub na inne osoby. Drapanie, skubanie lub wycinanie kurzajek może prowadzić do ich rozsiewu i powstawania nowych zmian. Dlatego ważne jest, aby unikać takich praktyk i w przypadku wątpliwości skonsultować się z lekarzem.
Sposoby transmisji wirusa brodawczaka ludzkiego
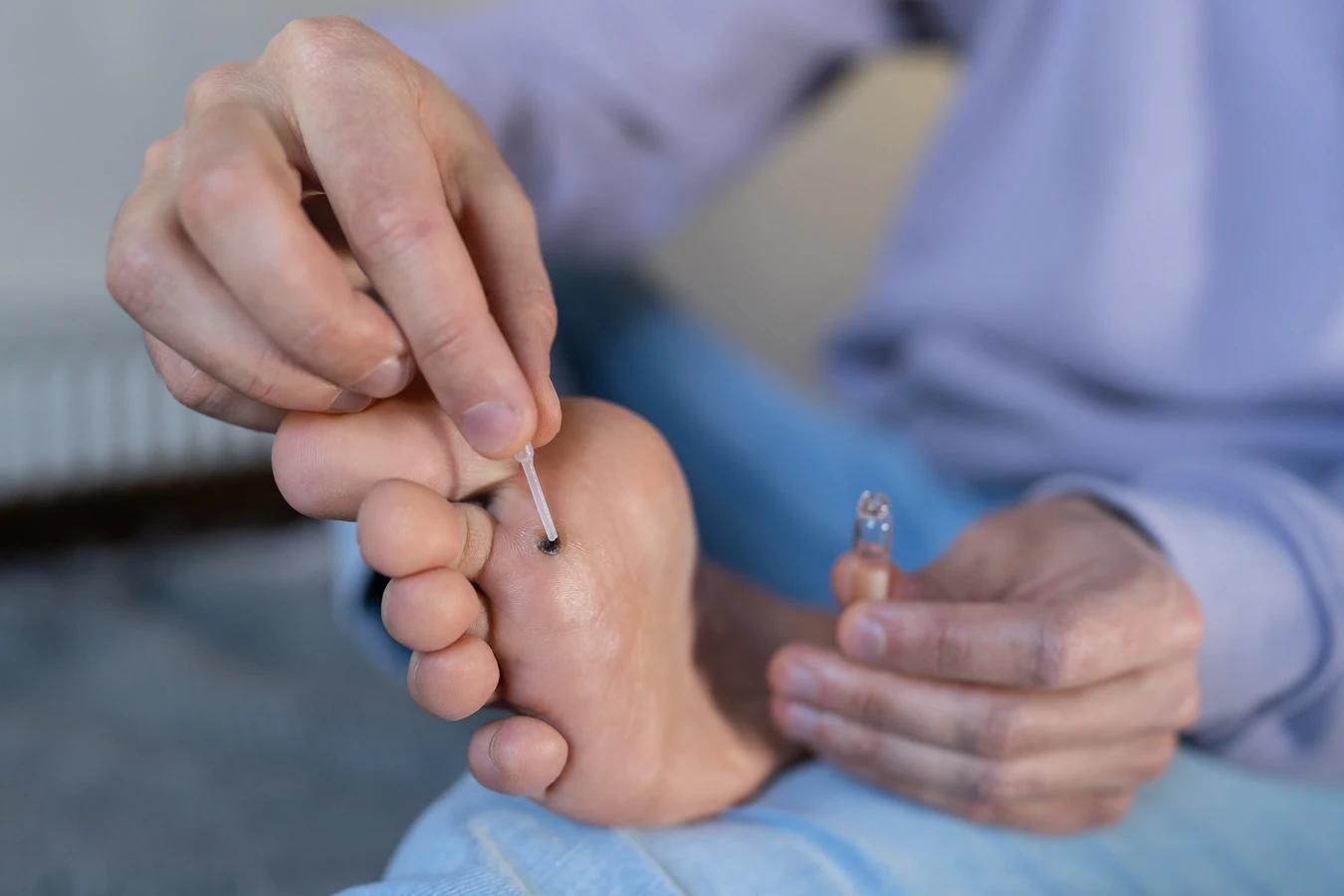
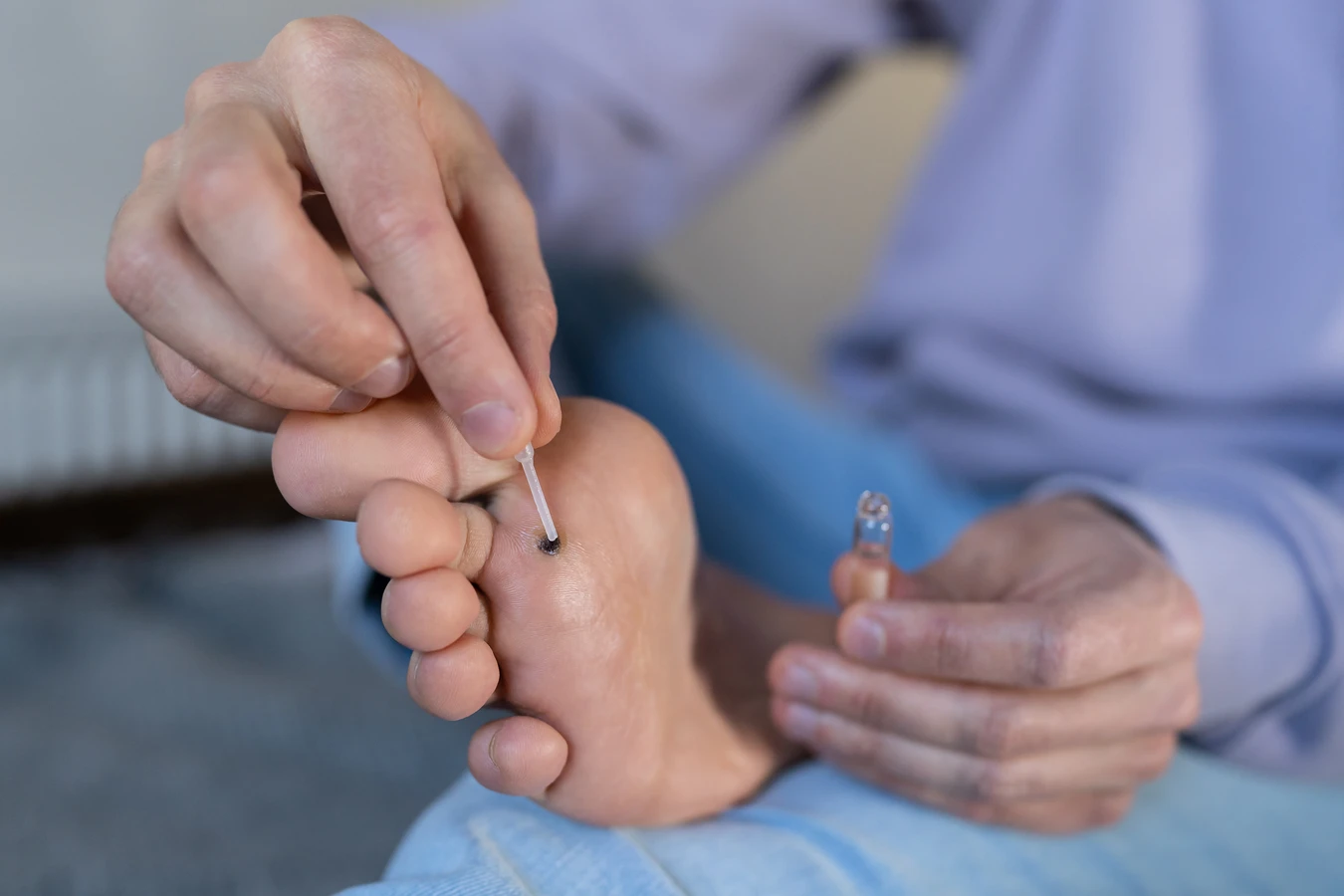
Wirus HPV jest bardzo odporny i może przetrwać na różnych powierzchniach, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego też, zakażenie może nastąpić również poprzez kontakt pośredni, czyli z przedmiotami, które miały kontakt z wirusem. Miejsca takie jak wspomniane wcześniej baseny, sauny, sale gimnastyczne, a także wspólne ręczniki, dywaniki, czy nawet klamki i poręcze, mogą stanowić źródło zakażenia, jeśli na ich powierzchni znajdują się cząsteczki wirusa.
Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona. Nawet najmniejsze skaleczenie, zadrapanie, otarcie czy pęknięcie naskórka stanowi otwartą drogę dla wirusa do wniknięcia do organizmu. Dlatego osoby wykonujące prace fizyczne, narażone na mikrourazy skóry, lub cierpiące na schorzenia powodujące pękanie skóry (np. egzema, łuszczyca), są bardziej podatne na infekcję.
Dzieci, ze względu na swoją aktywność i często niepełną świadomość higieniczną, są grupą szczególnie narażoną na zakażenie. Ich układ odpornościowy jest w fazie rozwoju, co może sprawiać, że są mniej efektywne w zwalczaniu wirusa. Zabawy w piaskownicach, na placach zabaw, czy w wodzie, a także kontakt z rówieśnikami, mogą być źródłem transmisji wirusa.
Autoinokulacja, czyli samozakażenie, jest również częstym sposobem rozprzestrzeniania się kurzajek. Polega ona na przeniesieniu wirusa z jednej części ciała na inną. Może się to zdarzyć podczas drapania, dotykania lub skubania istniejącej kurzajki, a następnie dotknięcia innej, niezainfekowanej części skóry. To tłumaczy, dlaczego jedna brodawka może z czasem przekształcić się w grupę kilku lub kilkunastu zmian.
Obgryzanie paznokci i skórek jest bardzo niebezpiecznym nawykiem z punktu widzenia transmisji HPV. Dłonie, nawet te pozornie czyste, mogą przenosić wirusy. Obgryzając paznokcie, wprowadzamy te wirusy do delikatnej skóry wokół nich, co często prowadzi do rozwoju brodawek okołopaznokciowych. Ponadto, uszkodzona skóra w okolicy paznokci jest bardziej podatna na infekcję.
Warto pamiętać, że kurzajki mogą być również przenoszone między ludźmi. Jeśli osoba ma kontakt z kurzajką innej osoby, na przykład przez podanie ręki, a następnie dotknie swojej skóry, może dojść do zakażenia. Dlatego też, w miejscach takich jak siłownie czy baseny, zaleca się unikanie bezpośredniego kontaktu stóp z podłogą i korzystanie z własnych ręczników.
Różne rodzaje kurzajek i ich charakterystyczne lokalizacje
Kurzajki, choć wszystkie wywoływane są przez wirusy HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, w zależności od typu wirusa i reakcji organizmu. Poznanie tych różnic pomaga w prawidłowej identyfikacji i doborze odpowiedniej metody leczenia. Najczęściej spotykane rodzaje kurzajek to:
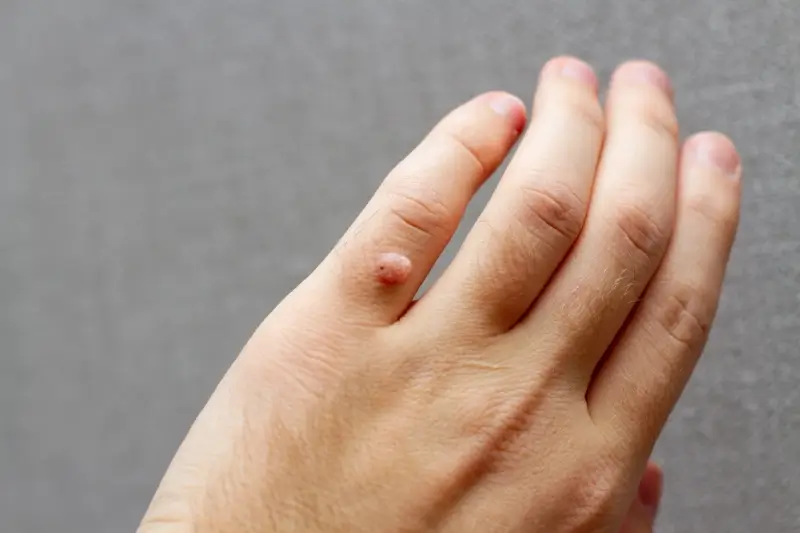
- Brodawki zwykłe (kurzajki pospolite): Są to najczęściej występujące zmiany skórne. Zwykle pojawiają się na palcach, dłoniach i łokciach. Mają nieregularny kształt, chropowatą powierzchnię i mogą być cieliste, szare lub brązowe. Często są bolesne, zwłaszcza gdy uciskają na nerwy.
- Brodawki podeszwowe: Te kurzajki rozwijają się na podeszwach stóp, co sprawia, że podczas chodzenia są poddawane dużemu naciskowi. Z tego powodu często wrastają w głąb skóry, stając się bardzo bolesne i utrudniając chód. Mogą wyglądać jak zrogowacenia skóry, z widocznymi czarnymi punktami w środku, które są zatkanymi naczyniami krwionośnymi.
- Brodawki płaskie: W przeciwieństwie do brodawek zwykłych, te są gładkie i lekko wypukłe. Mogą pojawiać się na twarzy, szyi, grzbietach dłoni i nadgarstkach. Często występują w dużej liczbie i mogą mieć kolor zbliżony do skóry lub być lekko żółtawe. W przypadku brodawek płaskich na twarzy, mogą być mylone z trądzikiem.
- Brodawki nitkowate (włoskowate): Są to długie, cienkie narośla, które najczęściej pojawiają się na twarzy, zwłaszcza wokół nosa, ust i na powiekach. Mogą mieć kolor skóry lub być lekko ciemniejsze.
- Brodawki mozaikowe: Powstają, gdy wiele drobnych brodawek zlewa się ze sobą w większe skupisko. Często występują na dłoniach i stopach i mogą być trudniejsze do usunięcia ze względu na ich rozległość.
- Brodawki okołopaznokciowe: Te kurzajki rozwijają się w okolicy paznokci dłoni i stóp. Mogą być bardzo bolesne i utrudniać wzrost paznokcia, prowadząc do jego deformacji. Często są wynikiem obgryzania paznokci lub zaniedbania higieny w tej okolicy.
Lokalizacja kurzajek jest często powiązana z typem wirusa HPV, ale także z nawykami danej osoby. Na przykład, brodawki podeszwowe częściej pojawiają się u osób, które często chodzą boso w miejscach publicznych, takich jak baseny. Brodawki na twarzy mogą być wynikiem dotykania zainfekowanych powierzchni, a następnie twarzy, lub przeniesienia wirusa z innych części ciała.
Warto podkreślić, że choć większość kurzajek jest niegroźna, niektóre typy wirusa HPV mogą mieć potencjał onkogenny, szczególnie w przypadku brodawek w okolicy narządów płciowych. Jednakże, brodawki zwykłe, podeszwowe czy płaskie, które najczęściej występują na skórze rąk i stóp, zazwyczaj nie wiążą się z ryzykiem rozwoju nowotworów. Mimo to, ze względu na ich zaraźliwość i potencjalny dyskomfort, zaleca się ich leczenie.
Kiedy warto udać się do lekarza w sprawie kurzajek
Choć kurzajki są powszechne i często ustępują samoistnie pod wpływem działania układu odpornościowego, istnieją sytuacje, w których wizyta u lekarza jest wskazana, a nawet konieczna. Zignorowanie pewnych sygnałów może prowadzić do powikłań, przedłużającego się leczenia lub niepotrzebnego cierpienia.
Pierwszym i najważniejszym sygnałem, który powinien skłonić do konsultacji lekarskiej, jest niepewność co do charakteru zmiany skórnej. Czasami zmiany, które przypominają kurzajki, mogą być innymi schorzeniami, na przykład znamionami, brodawkami łojotokowymi, czy nawet zmianami złośliwymi. Tylko lekarz, często po zastosowaniu odpowiednich narzędzi diagnostycznych, jest w stanie postawić trafną diagnozę.
Szczególnie niepokojące powinny być zmiany, które szybko rosną, zmieniają kształt, kolor, krwawią lub są bardzo bolesne. Takie objawy mogą sugerować, że nie jest to zwykła kurzajka, a coś wymagającego pilnej interwencji medycznej. Dotyczy to zwłaszcza zmian pojawiających się na skórze dzieci, u których układ odpornościowy może inaczej reagować na różne patogeny.
Jeśli kurzajki pojawiają się w miejscach szczególnie wrażliwych lub trudnych do leczenia samodzielnego, również należy skonsultować się z lekarzem. Dotyczy to brodawek zlokalizowanych na twarzy, w okolicy oczu, na narządach płciowych (te ostatnie wymagają szczególnej uwagi ze względu na ryzyko przeniesienia na inne osoby i potencjalny związek z wirusami onkogennymi), pod paznokciami, czy na stopach, zwłaszcza jeśli powodują silny ból i utrudniają chodzenie.
Dla osób z obniżoną odpornością, takich jak pacjenci po przeszczepach, osoby zakażone wirusem HIV, czy osoby przyjmujące leki immunosupresyjne, pojawienie się kurzajek może być sygnałem większego problemu z układem immunologicznym. W takich przypadkach lekarz może zlecić dodatkowe badania i zastosować specjalistyczne metody leczenia, aby zapobiec rozległym infekcjom.
Leczenie kurzajek, zwłaszcza tych opornych na domowe sposoby, może być długotrwałe i frustrujące. Jeśli po kilku tygodniach lub miesiącach stosowania dostępnych bez recepty preparatów, kurzajki nie znikają lub wręcz się powiększają, warto zasięgnąć porady specjalisty. Lekarz może zaproponować bardziej skuteczne metody leczenia, takie jak krioterapia, laseroterapia, elektrokoagulacja, czy przepisanie silniejszych środków farmakologicznych.
Nawet jeśli kurzajka wydaje się niegroźna, ale jesteś zestresowany jej obecnością, przeszkadza Ci estetycznie lub obawiasz się o jej zaraźliwość, konsultacja lekarska jest dobrym pomysłem. Lekarz może zaproponować najszybsze i najskuteczniejsze metody jej usunięcia, a także udzielić porad dotyczących profilaktyki.
Pamiętaj, że samodzielne próby usuwania kurzajek, zwłaszcza te agresywne, mogą prowadzić do blizn, infekcji wtórnych lub rozsiewu wirusa. Dlatego w przypadku jakichkolwiek wątpliwości lub braku poprawy, zawsze warto zaufać profesjonalnej opinii medycznej.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Chociaż całkowite uniknięcie kontaktu z wirusem HPV, który powoduje kurzajki, jest trudne ze względu na jego powszechność w środowisku, istnieją skuteczne metody profilaktyki, które mogą znacząco zmniejszyć ryzyko zakażenia i powstawania nowych zmian skórnych. Kluczem jest dbanie o higienę, wzmacnianie odporności i unikanie sytuacji sprzyjających infekcji.
Utrzymanie prawidłowej higieny skóry jest podstawą profilaktyki. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z miejsc publicznych, czy po kontakcie z osobami, które mogą mieć kurzajki, pomaga usunąć potencjalne wirusy z powierzchni skóry. Należy również dbać o stan skóry, nawilżając ją i chroniąc przed uszkodzeniami. Sucha, popękana skóra jest bardziej podatna na infekcje.
W miejscach publicznych, gdzie ryzyko zakażenia jest wyższe, należy zachować szczególną ostrożność. Wchodząc na basen, do sauny, siłowni czy ogólnodostępnych pryszniców, zawsze noś klapki lub inne obuwie ochronne. Unikaj chodzenia boso po wilgotnych powierzchniach. Warto również korzystać z własnych ręczników i unikać dzielenia się nimi z innymi.
Wzmacnianie układu odpornościowego jest kluczowe dla skutecznej walki z wirusem HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to filary silnej odporności. Organizm o silnym układzie immunologicznym jest w stanie samodzielnie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany skórne.
Należy unikać przyzwyczajeń, które mogą sprzyjać rozprzestrzenianiu się wirusa. Obgryzanie paznokci i skórek nie tylko prowadzi do uszkodzeń skóry, ale także ułatwia przenoszenie wirusów na inne części ciała i do organizmu. Jeśli masz tendencję do takich nawyków, staraj się je kontrolować i szukać alternatywnych sposobów na radzenie sobie ze stresem czy nudą.
Nie drap ani nie skub istniejących kurzajek. Takie działanie może prowadzić do rozsiewu wirusa na inne części ciała (autoinokulacja) lub do zakażenia innych osób. Jeśli masz kurzajki, staraj się je zakrywać, na przykład plastrem, aby zminimalizować ryzyko kontaktu i przeniesienia wirusa.
W przypadku osób, które miały już kurzajki, ryzyko nawrotu infekcji lub pojawienia się nowych zmian jest zwiększone. Dlatego tak ważne jest, aby po wyleczeniu zmian, nadal przestrzegać zasad profilaktyki i dbać o wzmocnienie odporności. Warto również regularnie kontrolować stan skóry, aby wcześnie wykryć ewentualne nowe zmiany.
Współżycie seksualne, choć nie jest głównym tematem tego artykułu, jest również drogą transmisji niektórych typów HPV. W tym kontekście, stosowanie prezerwatyw może ograniczyć ryzyko zakażenia, choć nie chroni w 100%, ponieważ wirus może znajdować się na skórze niepokrytej prezerwatywą. Szczepienia przeciwko HPV są dostępne i zalecane dla określonych grup wiekowych, oferując ochronę przed najbardziej niebezpiecznymi typami wirusa.